Synonyme
- Elektrophysiologische Untersuchung (EPU)
- engl. Electrophysiological Study (EPS)
Was ist eine EPU?
Eine EPU ist eine spezielle Form der Herzkatheteruntersuchung, bei der gezielt die Reizleitung im Herz untersucht wird. Dabei werden mehrere mit Elektroden versehene dünne Katheter über eine Vene bis zum Herz vorgeschoben.
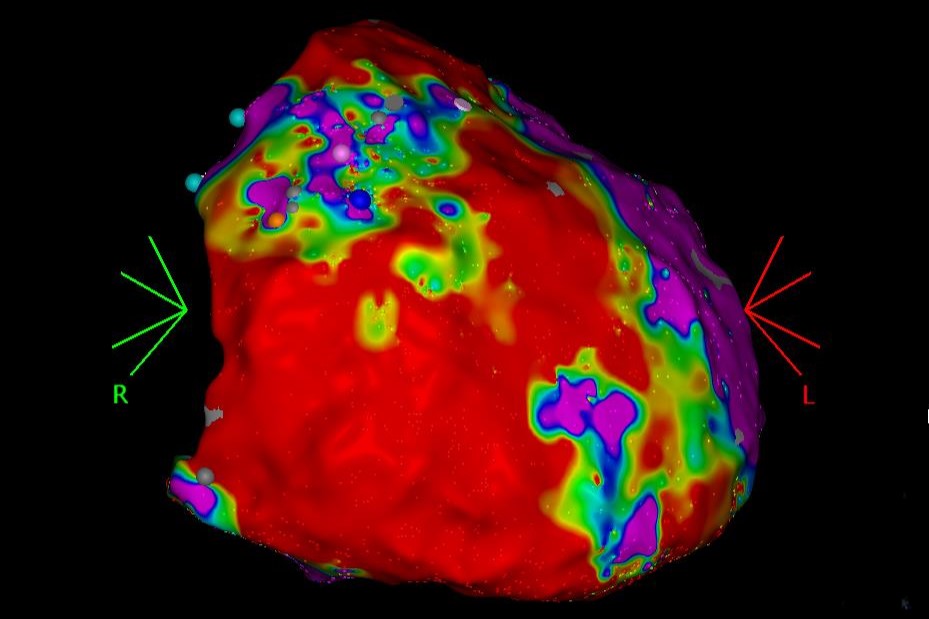
Gegebenenfalls kann über ein sogenanntes Mapping eine detailgetreue dreidimensionale „Landkarte“ des Herzens erstellt werden. Durch verschiedene Farbabstufungen kann so gesundes (blau) und krankes narbiges Gewebe (rot) sichtbar gemacht und der Ursprung von Herzrhythmusstörungen millimetergenau lokalisiert werden. Im gesunden Gewebe werden die elektrischen Signale korrekt weitergeleitet, im kranken Gewebe werden die elektrischen Signale gestoppt, manchmal entstehen dabei kreisende Erregungen (sogenannte Re-Entry-Tachykardien).
Durch bestimmte Testungen mit Medikamenten bzw. durch eine sogenannte programmierte ventrikuläre Stimulation (PVS) können ggf. typische Rhythmusstörungen ausgelöst oder andere Erkrankungen abgegrenzt werden.
Wann sollte eine EPU durchgeführt werden?
Die EPU wird bei ARVC / ACM nur selten zu rein diagnostischen Zwecken durchgeführt. Bei ARVC-PatientInnen mit Symptomen, die hochverdächtig auf Kammerarrhythmien sind, kann eine EPU aber zur Risikoeinschätzung erwogen werden. Bei einer hohen Last an Extraschlägen aus der Kammer (VES, ventrikuläre Extrasystolen) kann eine EPU Aufklärung über die Lage der Herde bringen. Es gibt keine festgelegte Anzahl von VES, ab der eine EPU empfohlen wird.
Bei unklarem Risiko kann die Auslösbarkeit von Kammertachykardien während der sogenannten programmierten ventrikulären Stimulation (der gezielten Provokation von Rhythmusstörungen) oder typische elektrische Muster die Risikovorhersage ggf. verbessern.
Auch zur Abgrenzung von der harmloseren rechtsventrikulären Ausflusstrakt-Tachykardie kann eine EPU sinnvoll sein.
Der Hauptstellenwert der EPU liegt in der Kombination mit der Therapie von wiederkehrenden Arrhythmien durch eine Verödung der kranken Herde (Ablation). Mehr dazu im Therapieteil unter “Katheterablation“.
Mehr erfahren
FAQ EPU – Häufig gestellte Fragen
Im OP bzw. einem speziellen Herzkatheter-Raum wird bei der ARVC eine Vene in der Leiste (die Oberschenkel- oder Femoralisvene) und/oder am Schlüsselbein (die Vena subclavia) punktiert und über diese mehrere Herzkatheter (dünne Drähte mit Sonden) vorgeschoben bis zum Herz.
Bei linksbetonten Formen erfolgt der Zugang entweder wie oben beschrieben und dann vom rechten Vorhof über die Vorhofscheidewand in den linken Vorhof /die linke Herzkammer oder aber über die Oberschenkelarterie und die Hauptschlagader Aorta.
Gelegentlich ist es sinnvoll, dass man während der Untersuchung wach bleibt, um bei den unterschiedlichen Manövern, die durchgeführt werden, aktiv mitzuarbeiten. In diesem Fall erfolgt nur eine lokale Betäubung an der Einstichstelle. Die PatientInnen können dann dem Operateur sagen, was sie spüren, und ob sich die Rhythmusstörung so anfühlt wie im „richtigen Leben“.
Manchmal sind die PatientInnen aber auch sediert oder künstlich beatmet, das heißt, sie bekommen ein Beruhigungsmittel zum Dösen oder Schlafen.
Vielleicht haben Sie gelesen, dass bei einer Koronarangiographie (der Röntgendarstellung der Herzkranzgefäße zum Nachweis oder Ausschluss eines Herzinfarkts) ein Zugang über die Radialisvene am Handgelenk auch möglich ist und weniger Komplikationen in Form von Nachblutungen an der Einstichstelle verursacht.
Dieser Zugang ist aber in der Regel weder für eine EPU noch für eine Ablation geeignet, da die Gefäße am Handgelenk zu klein sind und der Gefäßverlauf zum Herz über die Schulter zu „kurvenreich“ ist. Das ist insbesondere dann der Fall, wenn die EPU mit einer Katheterablation kombiniert wird, so dass hier immer der Zugang über die Leistenvene erfolgen muss. Selten werden beide Zugangswege kombiniert.
Nicht unbedingt, der Eingriff kann in einigen Fällen auch ambulant durchgeführt werden. Bei einem hohen Risiko für Herzrhythmusstörungen oder nach einem komplexen Eingriff kann es sinnvoll sein, einen oder wenige Tage stationär zur Überwachung im Krankenhaus zu bleiben.
Meist muss man nach dem Eingriff nur wenige Stunden Bettruhe einhalten. Der Druckverband auf der Einstichstelle wird in der Regel nach 6-24 Stunden entfernt.
Meist muss man nach dem Eingriff nur wenige Stunden Bettruhe einhalten. Der Druckverband auf der Einstichstelle wird in der Regel nach 24 Stunden entfernt.
Die EPU dauert ca. 1 – 1 ½ Stunden, wenn sie allein als diagnostische Maßnahme durchgeführt wird, ohne therapeutische Ablation. Mit einer Ablation kombiniert dauert sie deutlich länger.
Da die Arrhythmien bei ARVC / ACM oft sensibel auf Katecholamine (z.B. Adrenalin) sind, kann es sinnvoll sein, dass die PatientInnen während der Prozedur (die oft mehrere Stunden dauern kann) wach bleiben und außerdem angeben können, was sie selbst spüren. Wenn sie in einen Dämmerschlaf versetzt werden, kann diese Sedierung die Arrhythmien dämpfen, und so können die Ursprungsorte der Rhythmusstörungen eventuell nicht optimal identifiziert werden.
Oft wird mit der Prozedur begonnen, wenn der Patient noch wach ist, und ggf. erst später ein Dämmerschlaf oder künstliche Beatmung eingeleitet.
Seit 2018 hat der gemeinsame Bundesausschuss der Krankenkassen G-BA beschlossen, dass man bei einer geplanten Herzkatheteruntersuchung Anspruch auf eine Zweitmeinung hat. Dabei wird durch einen sogenannten Zweitmeiner geprüft, ob der empfohlene Eingriff auch aus seiner Sicht medizinisch wirklich notwendig ist. Hier geht es zum Beschluss des G-BA.
Wir empfehlen ggf. eine Zweitmeinung bei einem auf ARVC spezialisierten Experten.
Pocket-Leitlinie: Kardiomyopathien - Leitlinien für das Management von Kardiomyopathien (Version 2023)
Meder B, Eckardt L, Falk V et al. Deutsche Gesellschaft für Kardiologie – Herz- und Kreislaufforschung e.V. (2023) - ESC Pocket Guidelines, Börm Bruckmeier Verlag GmbH
https://leitlinien.dgk.org/2024/pocket-leitlinien-kardiomyopathien-version-2023/
2023 ESC Guidelines for the management of cardiomyopathies
Arbelo E, Protonotarios A, Gimeno JR et al. ESC Scientific Document Group, Eur Heart J. 2023 Aug 25:ehad194
https://doi.org/10.1093/eurheartj/ehad194
Pocket-Leitlinie: Ventrikuläre Arrhythmien und Prävention des plötzlichen Herztodes (Version 2022)
Eckardt L, Bosch R, Falk V, et al. Deutsche Gesellschaft für Kardiologie – Herz- und Kreislaufforschung e.V. (2023) - ESC Pocket Guidelines, Börm Bruckmeier Verlag GmbH
https://leitlinien.dgk.org/2023/pocket-leitlinie-ventrikulaere-arrhythmien-und-praevention-des-ploetzlichen-herztodes-version-2022/
2022 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death
Zeppenfeld K, Tfelt-Hansen J, de Riva M et al. Eur Heart J. 2022 Oct 21;43(40):3997-4126
https://doi.org/10.1093/eurheartj/ehac262
Empfehlung der Deutschen Gesellschaft für Kardiologie zur Katheterablation ventrikulärer Arrhythmien
Deneke, T., Bosch, R., Deisenhofer, I. et al. Kardiologe 15, 38–56 (2021)
https://doi.org/10.1007/s12181-020-00440-x
2019 HRS expert consensus statement on evaluation, risk stratification, and management of arrhythmogenic cardiomyopathy
Towbin JA, McKenna WJ, Abrams DJ et al. Heart Rhythm Volume 16, ISSUE 11, e301-e372, November 01, 2019
https://doi.org/10.1016/j.hrthm.2019.05.007
Arrhythmogenic Right Ventricular Cardiomyopathy: An Update on Pathophysiology, Genetics, Diagnosis, and Risk Stratification
Paul M, Wichter T, Fabritz L et al. Herzschrittmacherther Elektrophysiol. 2012 Sep;23(3):186-95
https://doi.org/10.1007/s00399-012-0233-7
Die arrhythmogene rechtsventrikuläre Dysplasie/Kardiomyopathie
Saguner A, Brunckhorst C, Duru F. Cardiovascular Medicine 2011; 14 (11): 303-314
https://cardiovascmed.ch/article/doi/cvm.2011.01623
Letzte Aktualisierung: 01.10.2024
Fachliche Überprüfung: PD Dr. med. Ardan Saguner
Die Informationen dieser Website ersetzen keine ärztliche Beratung. Jeder Fall ist individuell. Gesamteinschätzung, Diagnose und Auswahl einer angemessenen Therapie gehören daher immer in die Hände eines erfahrenen Arztes. Gerne helfen wir, insbesondere bei unklarer Diagnose, Kontakt zu Experten herzustellen.